La responsabilité civile médicale (RCM) est, en France comme dans bien d'autres pays, une branche considérée comme l’une des plus difficiles à assurer et réassurer. Porteuse d’enjeux essentiels et bien souvent antagonistes, elle présente en outre, d’un point de vue strictement assurantiel, des caractéristiques propres en raison d’un déroulement très long, de la coexistence de risques hétérogènes (praticiens et établissements de soins), du besoin d’expertise dans un environnement aussi complexe qu’évolutif et d’un manque de visibilité technique, économique et juridique, qui rendent tout modèle inopérant. De ce fait, et bien qu’il s’agisse d’un petit marché en termes de volumes de primes comme de capacité requise, l’offre d’assurance est restreinte aujourd’hui à un nombre limité d’acteurs, qu’il s’agisse de généralistes, pour qui elle constitue une activité très secondaire, ou d’un cercle étroit de sociétés spécialisées, dont elle est pratiquement la raison d’être. Quelques réassureurs ayant développé un service spécialisé y jouent un rôle important.
De nombreux textes législatifs et réglementaires, sans grande cohérence entre eux et n’apportant que des solutions partielles, voire temporaires, en l’absence de vision d’ensemble, se sont succédé au cours de la dernière décennie dans le but de rendre à la RC médicale son « assurabilité ». Dans tous les cas, ils ont été conçus dans l’urgence afin de pallier des contractions abruptes de l’offre et le désengagement brutal de certains acteurs, à quoi s'ajoute une augmentation importante des primes exigées particulièrement des professions considérées comme à risque (chirurgiens, gynécologues obstétriciens, anesthésistes) répondant à une évolution du risque extrêmement préoccupante.
Les difficultés perdurant, le gouvernement a voulu se donner en 2010 le temps de la réflexion pour rechercher une solution globale, consensuelle et durable aux problèmes subsistant en ce qui concerne plus particulièrement la couverture de la responsabilité des professionnels de santé libéraux, à laquelle cet article se
2011, dans la ligne des conclusions des rapports Johanet, a semblé marquer une étape décisive. Une myriade de projets législatifs appelés à mettre un terme aux problèmes récurrents de la branche en France ont en effet fleuri pour déboucher en juillet 2011, après quelques navettes, sur l’adoption par le Parlement d’un article de la loi Fourcade, qui paraissait enfin concrétiser une entente entre les parties vers la solution recherchée. Le 4 août, cependant, le Conseil constitutionnel a censuré les dispositions de la loi relatives à la RCM pour utilisation d’un véhicule législatif inadéquat, remettant à plat une nouvelle fois l’édifice patiemment construit. Le ministre de la Santé a pris l’engagement de représenter son projet avant la fin de la législature. Une partie seulement de cette promesse semble tenue dans le cadre du PLF 2012, du fait de la difficulté à trouver un support législatif approprié pour le reste du projet.
Un exposé des enjeux et des difficultés inhérents à la RCM nous amènera à considérer si les solutions proposées au fil des crises assurantielles sont à même de répondre aux problèmes structurels de ce type de risque. Si la période actuelle semble à l’accalmie, des problèmes susceptibles de continuer à menacer à terme l’assurabilité de la RCM ne subsistent-ils pas?
Pallier le manque de connaissance de données et appliquer le référentiel
La mise en jeu d’intérêts contradictoires, aussi nombreux et variés que les acteurs qui interfèrent sur la branche, explique les difficultés auxquelles la RCM est confrontée.
Enjeux politiques et sociaux
La santé publique est un enjeu majeur. La France a fait le choix de la santé pour tous au moindre coût pour le patient. Dans le même temps, le déficit de la Sécurité sociale doit être jugulé. Ce contrôle passe par un encadrement des honoraires des médecins, et des professionnels de santé en général, remboursables par la Sécurité sociale. Pour certains professionnels « à risque » conventionnés, cette situation pose le problème de leur capacité à payer des primes d’assurance correspondant au risque potentiel encouru dans leur métier.
Dans le même temps, l’évolution d’une société soucieuse de sécurité, exigeant une médecine de résultats, et plus procédurière pèse sur la fréquence des réclamations et la sinistralité dans son ensemble. Nous citerons à cet égard certains des développements sociétaux particulièrement frappants relevés dans le rapport Johanet, qui ont une lourde incidence sur l’évolution de la branche et sur sa prédictibilité :
- une multiplication et généralisation des politiques de dépistage, alors que la fiabilité technique à 100% de tout dépistage est hors d’atteinte. À taux élevé de réussite (détection de 80 % des trisomies 21), cette politique renforce le mythe du risque zéro. Rares, les échecs sont perçus comme des erreurs ou injustices inacceptables dans la société actuelle, et donc générateurs de recours et de demandes de réparation.
- un développement d’une « médecine ultime », étendant son champ d’action aux âges et états pathologiques les plus fragiles. Il en est ainsi des grossesses de plus en plus tardives et à risque ou des interventions lourdes sur des patients affaiblis, malades en phase terminale ou ayant atteint un âge avancé et sujets à pluri-pathologies. Ces nouveaux champs d’action ne peuvent que s’accompagner de fréquences élevées d’échec.
- un taux d’innovation très élevé dont « le rythme soutenu écrase la démarche qualité en déplaçant continuellement les cibles des échecs et erreurs à combattre ».
La modification de la perception du risque médical est accentuée par la pression :
- des médias, considérant la santé publique comme un sujet d'articles de vulgarisation à succès (voir les articles sur le Mediator) ;
- des avocats dont les honoraires, s’ils ne peuvent pas être fixés en fonction du seul résultat judiciaire – contrairement aux États-Unis –, peuvent toutefois en tenir compte
grâce à un honoraire complémentaire ;[3] - des associations de victimes, très actives.
Enjeux juridiques et judiciaires
Le risque porté par cette évolution sociétale est renforcé par l’action du législateur et de l’organe judiciaire, ainsi que par les incertitudes et errements du droit de la RCM.
Dans son souci de protection maximale du patient, le législateur français a défini un principe de réparation intégrale qui prévaut sans que les décisions des tribunaux ne soient encadrées. Parallèlement et en conséquence, la responsabilité du praticien est en théorie juridiquement illimitée.
Ce concept de réparation intégrale, s’il répond à un impératif de protection de la personne humaine contre l’injustice dont elle est victime du fait de l’acte ou de la négligence médicale, est à la source de bien des dérives dans les indemnisations, dérives qui contribuent à rendre la RCM difficilement assurable et à créer de profondes injustices entre les victimes.
En effet, la réparation intégrale n’obéit à aucun cadre susceptible de s’imposer ou d’encadrer les pratiques du juge ou des parties. Traditionnellement, dans notre pays, il est considéré que le pouvoir d’appréciation du juge doit être souverain et ne supporter aucune entrave. Le juge n’est tenu qu’à une seule règle : réparer tout le préjudice, mais rien que le préjudice.
Le juge est ainsi libre de définir les postes de préjudice des patients qui ne cessent de s’étendre : préjudices patrimoniaux actuels et futurs (pertes de revenus, mais aussi nécessité d’aide par tierce-personnes) comme extra-patrimoniaux (pretium doloris, déficit fonctionnel temporaire ou permanent, préjudice d’agrément…). Chacun peut librement inventer un nouveau poste de préjudice.
Le juge est libre de quantifier le montant de la « réparation intégrale » de ces préjudices, qu’il s’agisse de postes a priori économiquement quantifiables mais qui donnent déjà lieu à des indemnisations diversement calculées, mais aussi de préjudices concernant les atteintes à la personne humaine, non quantifiables par nature, car non compensatoires d’une perte économique ou d’une perte d’espérance financière : préjudices esthétiques, psychiques, souffrances endurées…
Par ailleurs, les juridictions utilisent des barèmes médicaux divers pour mesurer les taux d’invalidité et des barèmes de capitalisation hétérogènes pour l’évaluation des préjudices futurs.
Enfin, les missions d’expertise sont peu ou mal définies, mal encadrées et ne répondent pas à des critères définis par avance.
Le concept de réparation intégrale s’applique non seulement à la quantification du préjudice subi, mais à la qualification de l’acte donnant lieu à préjudice. Alors que le droit de la responsabilité autre que contractuelle en France est généralement fondé sur la faute, et que la jurisprudence jusqu’à la fin des années 1980 n’imposait aux professionnels de santé qu’une obligation de moyens conforme à l’état de la science, l’autorité judiciaire n’a eu de cesse, dans une période plus récente, de pousser le législateur à prévoir la réparation de tous les préjudices subis, même en l’absence de faute, c'est-à-dire à faire indemniser l’aléa thérapeutique.
C’est ainsi qu’un certain nombre d’arrêts, principalement à partir de 1997, ont été causes de bouleversements du droit et sources d’une grave instabilité juridique, en condamnant des praticiens même en l’absence de faute ou en s’appuyant sur une présomption de faute avec renversement de la charge de la preuve :
- Le premier changement (C. Cass. 25 fév. 1997, Hédreul) concerne une condamnation pour défaut d’information, à charge au praticien d’apporter la preuve de l’exécution de son obligation d’information. Ces nouvelles règles ont été appliquées rétroactivement à des actes médicaux réalisés en 1975.
- En 1997, à nouveau, un arrêt de la Cour de Cassation retient non la faute, mais le fait du chirurgien. Il se dégage la jurisprudence suivante : la faute du chirurgien est présumée, dès lors qu’il a lésé un organe non concerné par l’intervention. Il lui appartient de démontrer qu’il n’a commis aucune faute pour ne pas être tenu responsable.
- Par ailleurs, en1999, deux arrêts de la Cour de Cassation ont mis à la charge du médecin, en cas d’infection nosocomiale, une obligation de sécurité de résultat, dont il ne peut se libérer qu’en apportant la preuve d’une cause étrangère.
- L’obligation de résultat a été invoquée dans l’arrêt Bismuth en ce qui concerne le matériel utilisé par un chirurgien-dentiste, et bien sûr, en 1995, par la Cour de Cassation à l’encontre des centres de transfusion sanguine en matière de fourniture de produits sanguins. Seul le lien de causalité entre l’intervention médicale et le préjudice doit être démontré par le patient.
- Enfin, rappelons la décision de la Cour de Cassation du 17 novembre 2000 dans l’affaire Perruche qui invoque bien « les fautes du médecin et du laboratoire dans l’exécution du contrat », mais accorde réparation à l’enfant né avec un handicap au motif que sa mère n’avait pu exercer son choix d’interrompre sa grossesse pour éviter sa naissance. Comme le souligne Benoît Guimbaud
dans son mémoire du CHEA 2010-2011 , cet arrêt était contestable à double titre : d’une part en ce qui concerne la causalité, puisque la rubéole, cause du préjudice, n’est pas le fait de la faute du médecin ou du laboratoire, d’autre part sur le terrain du préjudice, puisqu’il revenait à définir la vie même de l’enfant comme fondement du préjudice.[4]
Cette extrême confusion du droit applicable a par ailleurs largement contribué à jeter un doute profond sur l’assurabilité du risque RCM, à détourner nombre d’acteurs et à engendrer la crise profonde traversée par l’assurance RCM au début des années 2000.
Pour mieux comprendre les solutions recherchées et proposées par le législateur au cours de la dernière décennie, et avant de retracer l’historique de ces mesures, nous rappellerons les lignes principales du contexte dans lequel s’exerce la responsabilité du médecin.
Mieux encadrer le champ de responsabilités du professionnel
Le marché de la RCM est tout d’abord un marché étroit. S’il est essentiel en termes de politique de santé publique, il est de faible impact par le volume de primes généré. Ce qui permet de penser qu’il serait aisément absorbable par l’assurance et la réassurance si les difficultés inhérentes à la branche étaient résolues.
Ces difficultés, pour en citer les principales, proviennent:
- du caractère très long terme de l’engagement que doit prendre le (ré)assureur ;
- du manque de transparence de la branche ;
- de l’augmentation de la fréquence de sinistralité ;
- de la hausse continue du coût des dommages corporels, et plus spécialement du poste de tierce-personne(s).
Un marché étroit
D’une part, si l’on considère les seuls professionnels de santé libéraux, il s'agit d’un marché étroit en nombre d’assurés : moins de 300 000 en étendant la mutualisation au maximum, c’est-à-dire en incluant non seulement les médecins, mais aussi les infirmiers, dentistes, pharmaciens et bien entendu les sages-femmes, profession très exposée aux réclamations. Le nombre de chirurgiens libéraux ne dépasse pas 14 000 d’après le rapport Vallancien, et beaucoup sont appelés à prendre leur retraite dans les années qui viennent. Ces chiffres sont à comparer avec plus de 20 millions d’assurés en RC auto.
Ceci, bien sûr, se retrouve dans l’assiette de primes de la branche, estimée à moins de 500 millions d’euros en incluant les hôpitaux. Sur un volume de primes aussi étroit, les dérives des indemnisations ont un impact sans commune mesure avec l’autre branche très sensible à l’inflation des corporels qu’est la RC auto, dont la prime en France est estimée à 18 milliards d’euros.
Enfin, c’est un marché sur lequel le nombre d’intervenants est limité, au moins pour le moment, bien qu’il ne semble plus y avoir aujourd’hui de problèmes de capacité. Il demande une expertise et une connaissance approfondie du risque. On y retrouve quelques intervenants spécialisés, comme la SHAM – très orientée sur le secteur des hôpitaux –, la MACSF, le Sou Médical, Pasteur Mutualité, quelques grands acteurs qui restent relativement en marge comme Axa, et surtout une segmentation accrue pour sélectionner les « bons risques ». Les professions considérées comme les plus à risque que sont principalement les professions à plateau se sont trouvées concentrées dans le portefeuille d’un assureur européen qui délivrait des couvertures limitées en montant à la garantie légale (3 millions d’euros), ce qui n’est pas sans poser de problèmes à terme sur la vulnérabilité d’un portefeuille ne bénéficiant pas de l’effet de diversification. C’est par ailleurs un risque fortement réassuré par quelques réassureurs qui ont développé un département spécialisé.
Un engagement à très long terme
La RCM est un risque à déroulement potentiellement très long qui sera en outre pénalisée par Solvabilité 2, particulièrement s’il s’agit de l’activité d’une entreprise non diversifiée. Elle est soumise à une latence dans la manifestation et la déclaration des sinistres, le fait générateur pouvant survenir longtemps avant que le patient ne prenne conscience du préjudice subi et ne le déclare, et à des règlements qui peuvent s’échelonner sur des périodes longues, jusqu’à 30 ans voire davantage, en particulier pour les accidents liés à la naissance. Le montant du dommage est souvent difficile à évaluer avant la consolidation du sinistre. Une décision d’indemnisation récente par un tribunal de Bordeaux 28 ans après la naissance d’une jeune fille handicapée à 100 % vient encore de le rappeler.
Tout ceci contribue, pour les acteurs d’assurance et de réassurance, à rendre l’appréciation des sinistres et leur provisionnement très difficiles, et la tarification des affaires, fondée sur la sinistralité et sur le développement attendu du risque, particulièrement complexe.
Un médecin ou un obstétricien enfin peut voir sa responsabilité engagée longtemps après qu’il a cessé ses activités, ce qui risque de le conduire à la ruine personnelle s’il ne bénéficie plus d’aucune garantie.
La faible transparence des résultats techniques
Les résultats de la RCM en France sont inclus dans ceux de la RC générale, sans possibilité de les identifier, ce qui crée un manque de transparence et de lisibilité. Le rapport Johanet a mis l’accent sur une nécessaire clarification des comptes de l'assurance RCM. La création d'une branche distincte au sein de la RC semblant impossible au vu des catégories définies dans les directives européennes, l’autre solution proposée est d'instaurer une autonomie comptable permettant de suivre l'évolution des règlements, des provisions et des primes. Gilles Johanet, sur cette base, recommandait par ailleurs de redéfinir le contenu du rapport annuel de l'ACP.
Afin d’améliorer la connaissance de la branche, l’Observatoire des risques médicaux (ORM) a été créé en 2005 sous l’égide de l’
Le rapport Johanet préconisait que l'ORM soit également chargé de la redéfinition du contenu du rapport annuel de l’ACP.
L’ONIAM pourrait également alimenter une base de données intégrant les réclamations et sinistres qu'il traite. De la même façon, la possibilité d’élaboration d’une base de données nationale recensant tous les règlements et décisions d’indemnisations, qu’il s’agisse de règlements amiables ou de décisions des tribunaux administratifs et civils, est évoquée de façon récurrente, y compris dans les projets de lois.
En l’état actuel, le manque de transparence, et donc l’absence de données indispensables au fonctionnement de l’assurance, contribue à faire de la RCM un risque très difficile à pratiquer, particulièrement pour un nouveau venu ne disposant d’aucune statistique passée, en particulier en ce qui concerne les sinistres déclarés mais non encore réglés. Incertitudes sur les résultats et sur l’évolution signifient difficultés à tarifer et à provisionner dans la durée.
Une fréquence de sinistres en hausse continue
Le rapport de l’ORM précité montre que le nombre des dossiers indemnisés par l’ONIAM suit une croissance forte et régulière. Cette constatation s’applique, bien qu’avec une progression plus irrégulière, à tous les acteurs de laRCM.
Trois facteurs se conjuguent pour expliquer cette augmentation du nombre de sinistres déclarés :
- une société de plus en plus sensibilisée aux possibilités de recours – d’ailleurs facilités par la loi – et demandeuse d’une médecine de résultats ;
- une procédure d’indemnisation facilitée ;
- un accroissement de la fréquence des accidents médicaux, dont beaucoup auraient pu être
évités , et ceci malgré le développement des mesures de prévention et l’établissement d’une procédure d’accréditation ou de certification pour les 21 spécialités dites « à risque », contrôlée par la[7] HAS .[8]
Sont témoins de cette hausse de la fréquence les rapports des assureurs, comme celui du Conseil médical du Sou Médical-groupe MACSF sur l’exercice 2009, cité par Benoit Guimbaud dans son mémoire du CHEA (2011) sur la RCM, dont les conclusions sont une majoration des saisies des tribunaux s’accompagnant d’une augmentation du nombre et du pourcentage des condamnations:
- 1980-84 : 33 % de condamnations pour 254 décisions de justice ;
- 2007-09 : 68 % de condamnations pour 1 616 décisions de justice confirmant une évolution régulière et continue.
Une hausse régulière du coût des dommages corporels...
La France est l’un des pays où l’indemnisation des dommages corporels est parmi les plus lourdes. Deux branches d’assurance sont particulièrement concernées par une inflation du coût des corporels préoccupante créée majoritairement par les dérives d’une jurisprudence non encadrée et génératrice de fortes disparités dans le traitement des victimes : les branches auto etRCM.
Bien que longtemps plus favorables, les juridictions administratives tendent à s’aligner sur les juridictions civiles.
Cette inflation que l’APREF a qualifiée de « plus forte sur le marché français que dans les pays économiquement comparables en Europe » concerne principalement la réassurance. Les réassureurs sont en effet dans la situation du payeur final disposant de peu d’influence sur le niveau et le suivi de l’indemnisation. La réassurance est particulièrement impliquée sur le financement des sinistres graves et subit de plein fouet la dérive du système indemnitaire. Plusieurs études de réassureurs et en particulier deSCOR ont largement démontré cet aspect.
Le Graphe 1 est représentatif de cette inflation des sinistres graves sans commune mesure avec l’évolution du PIB sur la période 2001-2008.
…et du poste de tierce-personne
Le poste de l’aide humaine représente de fait à lui seul aujourd’hui près de 60 % du montant total des liquidations des préjudices corporels déclarés en réassurance, comme le montre cette étude de Munich Re.
Cette dérive provient principalement de la majoration continue du coût horaire et parallèlement du nombre d’heures allouées, qui sont de plus en plus souvent supérieures à 24h/24, combinant une allocation forfaitaire (24h) et une allocation analytique par poste d’assistance. Les indemnisations des tribunaux ne tiennent pas suffisamment compte de la distinction entre assistance active, passive et surveillance pure, non plus que de la nécessité d’expertise post-aménagements. On note enfin une absence de méthodologie d’appréciation des besoins d’assistance et d’un outil d’évaluation d’
Les réponses apportées par les actions successives du législateur et du régulateur peuvent-elles être considérées comme offrant des solutions à l’ensemble des problèmes ainsi constatés ?
Les réponses législatives et réglementaires (2002-2010)
Le législateur, confronté à une situation que Claude Évin, rapporteur du projet de loi de mars 2002 dite loi Kouchner, a qualifié «d’insatisfaisante pour les professionnels de santé qui ont de plus en plus souvent le sentiment d’avoir une épée de Damoclès au-dessus de leur tête, la Cour de Cassation essayant de trouver la faute pour pouvoir justifier l’indemnisation», a d’abord en toute logique cherché à remédier à la confusion du droit créée par une jurisprudence encline à accorder à tout prix la réparation intégrale des préjudices. Paradoxalement, la première crise de l’assurance RCM est intervenue peu après la promulgation de la loi Kouchner et a donné naissance à la loi About du 30 décembre 2002. Cette dernière a été adoptée dans un contexte d’urgence puisqu’il fallait trouver une solution d’assurance pour des centaines d’établissements et de professionnels de santé.
Les lois de 2002
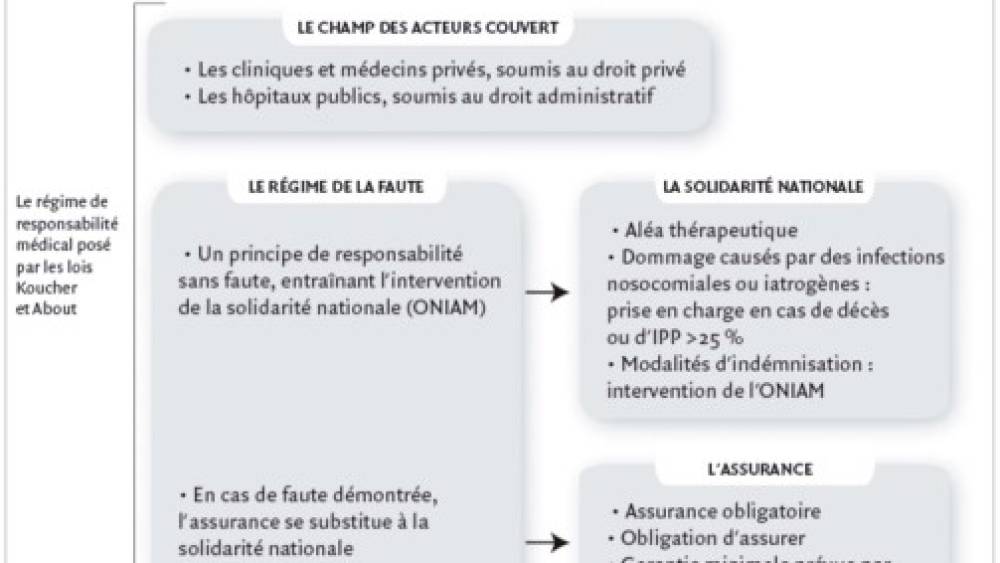
Les lois Kouchner et About de 2002 ont défini un cadre réglementaire sécurisant. Elles ont posé le principe d’une indemnisation de l’aléa thérapeutique, sur la base de la responsabilité sans faute, prise en charge par la solidarité nationale (ONIAM créé à cette occasion) à laquelle se substitue l’assurance en cas de faute. En cas de défaut ou d’insuffisance d’assurance, le praticien est alors redevable sur ses biens propres.
S’il devenait clair que l’assurance n’était appelée qu’en cas de faute du praticien, la loi de 2002 ne précisait pas si cette faute devait être prouvée ou présumée, ce qui a donné lieu à nouveau à diverses interprétations judiciaires.
La législation de 2002 a cantonné la possibilité de mise en cause des assureurs pour responsabilité sans faute à deux domaines : les infections nosocomiales et les produits défectueux – auxquels se sont ajoutées par la suite les affections iatrogènes –, mais a fait supporter les conséquences graves par la solidarité nationale. La réparation des conséquences dommageables des infections nosocomiales et des affections iatrogènes dépend en effet désormais du degré de gravité du dommage consécutif à l’infection : en dessous de 25 % d’
L’assurance devenait obligatoire avec un minimum de 3 millions d’euros par sinistre et 10 millions d’euros par an. Un des objectifs était une plus grande mutualisation des risques tendant à une diversification des portefeuilles, un allégement de la charge moyenne des sinistres et donc une diminution des primes d’assurance ainsi mutualisées. Parallèlement était posé le principe de l’obligation d’assurer… et fin 2002, du fait de la pénurie d’offre d’assurance et de la hausse des cotisations compte tenu du caractère déficitaire des résultats techniques du risque, était créé le
Enfin la loi About, après le retrait du marché de plusieurs compagnies, a instauré un déclencheur unique de la garantie dans le temps, sur la base de la date de réclamation de la victime, réduisant ainsi la durée d’engagement de l’assureur et donc ses incertitudes, et une partie du caractère long terme de la branche. Elle enterre le système du fait générateur qu’imposait jusqu’alors la Cour de Cassation, donne plus de visibilité à l’assureur pour calculer la prime en fonction du sinistre déclaré, évite à l’assuré d’avoir à rechercher un assureur qui risque d’avoir disparu pour faire jouer des garanties qui ne sont plus adaptées à l‘évolution de la situation. La loi prévoyait enfin une clause de garantie subséquente prolongeant jusqu’à 10 ans (5 ans minimum) la couverture des sinistres déclarés après la résiliation de la police d’assurance en cas de cessation d’activités, afin d’offrir au praticien responsable une meilleure protection dans le temps. L’ensemble du dispositif ainsi mis en place est mieux résumé dans le tableau 3.
Enfin, les procédures de saisie étaient facilitées et accélérées par la mise en place et l’implication des
La période 2002-2010
Il est apparu rapidement que trois problèmes importants subsistaient.
D’une part, segmentation du marché aidant, les primes des professions à risque continuaient de monter. La loi du 13 août 2004 a donc défini une procédure d’accréditation ouverte aux spécialistes « à risque » qui le souhaitent et leur donnant droit à une subvention sur leurs primes d’assurance. Cette aide à la souscription d’assurance a augmenté au fil du temps (Décret de 2006) allant jusqu’à représenter une part conséquente de la cotisation à verser à leur assureur (subvention à partir d’une prime de 4 000 euros, jusqu’à 18 000 euros pour des obstétriciens, et jusqu’à 55 % pour certains spécialistes du secteur2). Les primes de certaines spécialités toutefois continuaient à augmenter.
Ensuite deux « trous de garanties » menaçaient les praticiens et provoquaient un risque de ruine personnel avec la crainte d’une désaffection croissante pour les spécialités les plus visées (chirurgiens, anesthésistes, et surtout gynécologues obstétriciens) :
- Tout d’abord un trou de garantie « en montant », du fait de l’épuisement de la garantie d’assurance : la responsabilité du praticien dans l’exercice de ses fonctions est légalement illimitée. Certes la loi de 2002 a fixé une obligation d’assurance mais le minimum légal d’assurance est de 3 millions d’euros et ce sont justement les professions à risque qui rencontrent des difficultés à s’assurer au-delà de ce seuil. Les décisions des tribunaux ne sont encadrées légalement par aucun référentiel ni aucun barème. Le praticien est donc exposé au risque d’une condamnation à une indemnisation supérieure à la limite de la police d’assurance.
- Ensuite un trou de garantie « dans le temps », du fait de l’expiration de sa garantie d’assurance, le sinistre pouvant être déclaré après la période de 10 ans suivant la cessation d’activités du praticien, et celui-ci risquant de se trouver dans ce cas poursuivi sur ses biens propres.
La rédaction insuffisante et extrêmement complexe de l’article 44 n’a pas apporté de réponse suffisante au risque de ruine pesant sur les médecins libéraux. Son champ d’action est restreint par ailleurs aux seules trois spécialités expressément nommées, uniquement dans le cadre d’un accident lié à la naissance. Dans ce contexte, divers incidents, dont une grève des gynécologues obstétriciens, ont conduit le gouvernement en 2010 à confier à Gilles Johanet deux missions interministérielles, la première pour établir un état des lieux, la deuxième pour faire des préconisations.
2010 : la mission Johanet
Parmi les mesures proposées par le rapport Johanet déposé fin janvier 2011, citons les principales :
- une meilleure transparence par autonomie comptable de la branche ;
- une limitation de la garantie dans le temps à 10 ans pour tous les professionnels libéraux (et non seulement les trois catégories citées dans le cadre d’un accident lié à la naissance) ;
- une harmonisation des couvertures (seuil minimum 5 millions d’euros) et une plus grande équité dans le traitement des victimes par une reprise d’éléments de la loi Lefrand portant sur la nomenclature unique des postes préjudices, l’expertise, l’adoption d’un barème médical unique et d’un barème unique de capitalisation des rentes ;
- la diffusion d’un référentiel d’indemnisation indicatif (de type ONIAM) auprès des juridictions civiles dans le même souci d’harmonisation des indemnisations et de frein aux dérives jurisprudentielles ;
- enfin la suppression des trous de garantie en montant par l’instauration d’un pool de co(ré)assurance financé par la mutualisation la plus large possible entre assurés sociaux et praticiens de la santé, l’adhésion étant obligatoire pour les assureurs.
La saga 2011
En 2011, par la voix de Xavier Bertrand, le gouvernement a exprimé son intention de trouver « une solution globale, consensuelle et durable aux problèmes subsistant en ce qui concerne la couverture de la responsabilité des professionnels de santé libéraux ». Parlementaires et gouvernement ont donc voulu donner au rapport Johanet une concrétisation législative.
Après de nombreuses discussions, beaucoup d’allers et retours entre les deux chambres et l’introduction d’amendements divers et variés, le Parlement a voté l’amendement à l’article 24 de la loi
Enfin, l’article reprenait les éléments de la loi Lefrand visant à une meilleure homogénéité du traitement des victimes par un encadrement des indemnisations : barème médical unique, nomenclature unique des postes de préjudice (Dintilhac), utilisation d’un barème de capitalisation unique en ce qui concerne l’évaluation des prestations futures, et enfin étude de la mise en place d’un référentiel et d’une base de données des indemnisations. L’ensemble du dispositif prenait effet au 1er janvier 2012.
Un grand pas vers la solution consensuelle recherchée semblait enfin franchi, même si un certain nombre de points restaient encore à éclaircir ou à améliorer.
Toutefois, le 4 août le Conseil constitutionnel a censuré les dispositions de la loi relatives à la RCM pour utilisation d’un véhicule législatif inadéquat et remis en cause une nouvelle fois l’ensemble du dispositif. Dans la foulée de cette décision contraire qui a paralysé le processus engagé, le Gouvernement a exprimé sa ferme intention de faire adopter les dispositions de la loi HPST par la voie d’un autre véhicule avant la fin de cette législature.
En ce sens, l’article 146 de la loi de Finances du 28 décembre 2011 prévoit en effet « la création d'un fonds de garantie des dommages consécutifs à des actes de prévention, de diagnostic ou de soins dispensés par les professionnels de santé exerçant à titre libéral ». L’ONIAM exerce désormais son recours contre ce fonds non seulement en cas d’épuisement de la garantie d’assurance du professionnel de santé, mais également de son expiration dans le temps. La contribution forfaitaire annuelle à la charge de tous les professionnels de santé, fixée par arrêté ministériel, est située entre 15 et 25 euros, et peut être modulée en fonction de la profession exercée. Il est enfin prévu qu’«avant le 31 décembre 2016, le Gouvernement présente au Parlement un bilan de l’application des dispositions de l’article L. 426-1 du Code des assurances analysant en particulier l’adéquation du montant de la contribution affectée au fonds pour couvrir les indemnisations dont il est susceptible d’avoir la charge ». Le Sénat, de manière intéressante, a modifié cette dernière disposition par un amendement avançant le premier rapport d’étape au 31 décembre 2014, et ajoutant : « A vant le 31 décembre 2016, [le gouvernement] établit le bilan définitif du dispositif proposé pour en évaluer l'intérêt en le comparant à d’autres mécanismes possibles de prise en charge », sans spécifier à quels types de mécanismes il est fait référence.
En revanche, une partie essentielle aux yeux des assureurs et des réassureurs pour rendre à la branche RCM son assurabilité n’a pu trouver de véhicule législatif porteur approprié : il s’agit de la reprise des éléments de la loi Lefrand donnant plus de sécurité juridique à l’assurance et la réassurance.
Conclusion
Beaucoup reste à faire dans un secteur dont l’évolution demeure préoccupante à plusieurs titres.
Certes, les craintes de risque de ruine nourries par les professionnels de santé libéraux, et plus particulièrement par ceux qui opèrent dans le domaine de la naissance ou de la petite enfance ou ceux qui pratiquent des spécialités considérées comme à risque, semblent devoir être désormais apaisées par le dispositif mis en place par l’article 60 du PLF pour 2012, pour autant que le financement du fonds ainsi créé s’avère adéquat et que le Conseil constitutionnel n’exerce pas à nouveau son droit de censure.
Le gouvernement, par Décret du 29 décembre 2011, a porté l’assurance légale minimale par sinistre à 8 millions d'euros, de façon à ne pas empiéter sur les marchés de l’assurance et de la réassurance existants. Cette mesure ne peut qu’entraîner une augmentation corrélative des primes, particulièrement pour les professions les plus exposées, mais là encore l’aide à la souscription devrait suivre. Néanmoins, des problèmes majeurs inhérents à la branche subsistent.
Pallier le manque de connaissance des données
Tout d’abord, le manque de transparence et le manque de connaissance de données pourtant essentielles ne permettent pas de modéliser, de tarifer et de provisionner les risques et les sinistres sur des bases techniques. Les dérives dans les décisions judiciaires que nous avons décrites, leur hétérogénéité qui fait que des victimes atteintes des mêmes préjudices et dans des situations similaires peuvent se voir allouer des indemnités sans commune mesure entre elles selon le tribunal qui les juge, l’inflation des corporels et tout particulièrement du poste de l’aide humaine contribuent gravement à ce manque de visibilité de la branche, aux incertitudes qu’elle crée et, partant, à la faible appétence de nouveaux intervenants.
Ces inconvénients peuvent aisément être résolus, au moins en partie, par l’adoption des mesures préconisées par Gilles Johanet et la profession, à savoir la reprise des éléments du rapport Lefrand apportant la sécurité juridique qui figuraient dans la loi HPST avant la censure par le Conseil Constitutionnel, ainsi que l’autonomie comptable de la branche que soutient l’APREF.
Il manque toutefois à tous ces projets l’utilisation systématique d’un référentiel de l’ONIAM, demandé par l’APREF, qui assurerait une meilleure harmonisation des indemnisations pour les victimes et une meilleure prévisibilité pour la branche, sachant que dans les faits des référentiels d’indemnisation existent déjà dans les cours d’appel, dont l’un commun à 12 cours d’appel, qui ne sont pas disponibles pour le public. Le Rapport Terré de juillet 2010 reprend ces éléments.
Enfin, la problématique spécifique de l’inflation incontrôlée du coût de la tierce-personne et des inégalités flagrantes dans les indemnisations accordées à ce titre doit être traitée. Une grille d’évaluation des aides humaines devrait être ajoutée au barème médical unique. En effet, il n’existe pas de norme pour déterminer un poste de préjudice qui représente aujourd’hui près de 60 % des indemnités des corporels graves. L’APREF a proposé d’intégrer la rédaction suivante aux dispositions relatives au barème médical unique : « Un barème médical unique d’évaluation des atteintes à l’intégrité physique et psychique et des besoins en aide humaine applicable à tout régime d’indemnisation intégrale au titre de la responsabilité civile est fixé par décret. » Le référentiel d’indemnisation devrait lui aussi inclure l’aide humaine pour favoriser l’homogénéité et le traitement équitable des victimes, et une expertise post-aménagements des lieux de vie de la victime, devrait avoir lieu avant fixation du montant de l’indemnisation pour assistance par tierce-personne.
Donner des règles précises le champ de responsabilités du professionnel
L’augmentation du nombre des sinistres, actuelle et à venir, est une deuxième préoccupation. De meilleures mesures de prévention au sein de la profession médicale permettant une réduction du nombre d’accidents médicaux, quelle que soit leur cause, un suivi amélioré de la pratique des médecins, la définition et l’exécution d’un corpus de bonnes pratiques s’accompagnant éventuellement de l’application de sanctions, une gestion des risques réellement ciblée sur la prévention de la sinistralité peuvent contribuer à réduire cette fréquence. La baisse du nombre de réclamations contre les anesthésistes, qui suivent des procédures extrêmement strictes, semble montrer que cette amélioration est possible. Il est à noter que la mise en cause croissante de la responsabilité des praticiens peut s’accompagner d’effets pervers, comme le développement de pratiques défensives, qui consistent à cacher un incident pouvant avoir des conséquences graves, à refuser de pratiquer un acte jugé trop dangereux, ou à se détourner de professions jugées trop risquées.
Il ne semble pas possible d’agir sur l’évolution sociétale, de plus en plus procédurière, et exigeant une médecine de résultats, mais on peut agir sur ses conséquences en encadrant juridiquement par des règles précises le champ de responsabilités du professionnel de santé et le fondement de sa mise en cause (absence de présomption de faute).
Un meilleur équilibre de portefeuille
Le cadre réglementaire qu’introduit Solvabilité 2 va :
- créer de nouvelles contraintes pour la branche à déroulement long qu’est la RCM ;
- imposer de plus fortes exigences de fonds propres particulièrement pour les acteurs spécialisés et peu diversifiés, et ceci malgré leur expertise de la branche ;
- avoir probablement un effet inflationniste sur les tarifications.
La RCM reste une activité assurancielle de faible envergure au sein de l’assurance non-vie, dont la pratique ne nécessite pas des capacités, non plus que des capitaux très importants, particulièrement de la part de sociétés diversifiées. Bien encadrée, et disposant enfin d’un cadre juridique sécurisé, ne pourrait-elle pas attirer tous les acteurs nécessaires à préserver sa pérennité, sans qu’il soit besoin de recourir une fois de plus à des mécanismes publics ?
Achevé de rédiger le 31 décembre 2011