Depuis sa création il y a trente ans, Internet n’a cessé d’évoluer et de s’enrichir. Il est aujourd’hui à l’origine d’une révolution de l’industrie mondiale. On parle de quatrième révolution industrielle ou d'industrie 4.0. Elle se caractérise par la numérisation des relations, des services mais aussi des façons de vivre et de travailler. Elle place la donnée au centre de ses procédés, afin de pouvoir comprendre et anticiper la demande pour réduire les coûts. D’autre part, elle implique une nouvelle relation avec le client : la conquête de sa confiance ouvre un chemin périlleux à emprunter. Au cœur de cette révolution industrielle se trouve, aux côtés de l’intelligence artificielle, l’Internet des objets (IdO)
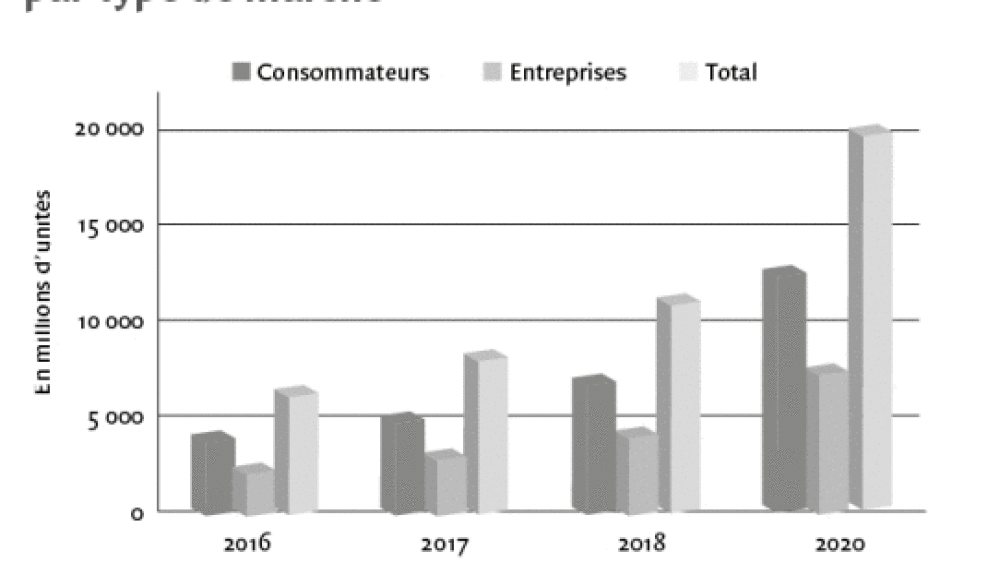
L’IdO est une extension de l’Internet traditionnel qui, au travers de réseaux et par l’utilisation de capteurs, permet à tout objet physique ou virtuel de communiquer avec un autre objet par le canal internet. Ainsi, il s’agit d’un environnement intelligent qui permet aux mondes physique et virtuel d’échanger des informations entre eux, à tout moment. Arrivé en France en 2010 avec la première génération d’objets connectés destinés au grand public, on peut mesurer son essor par la croissance exponentielle que connaissent les objets connectés. D’après une étude du cabinet Gartner (v. Bibiographie, Gartner 2017), il existait 8,4 milliards d’objets connectés en 2017 et on estime à 20,4 milliards leur nombre en 2020, soit plus de trois fois la population mondiale. Les données collectées par ces objets concernent tous les domaines, celui de la santé étant le plus sensible.
Le monde assurantiel est évidemment concerné. Fin 2017, le secteur français de l’assurance était le second secteur assurantiel européen, après l’Allemagne et juste devant le Royaume-Uni
L’intérêt de l’Internet des objets pour les assureurs
L’utilisation d’objets connectés en assurance permet de construire de la valeur pour les clients autour de ces objets. Il faut que les assureurs, au moyen des objets connectés, apportent aux clients un service spécifique et supplémentaire à l’assurance classique.
Le domaine de l’assurance santé connectée est un secteur à fort potentiel. Deux modèles s’y opposent. Le premier consiste à appliquer une tarification en fonction de l’activité : celui-ci a été utilisé par l’assureur américain Aetna qui proposait aux assurés un « package » contenant un bracelet connecté, une application mobile et une assurance santé. Au travers de l’application, l’utilisateur pouvait accéder à ses propres données, se fixer des objectifs comme la perte de poids et même avoir accès à des soins médicaux. Ce modèle n’a pas fonctionné, et la plateforme a été fermée fin 2014. Cet échec s’explique par le manque de maturité du marché et par le fait que les consommateurs n’étaient en réalité pas prêts à partager leurs données de santé.
Le deuxième modèle est fondé sur un système semblable à un programme de fidélité. Là aussi, un « package » constitué d’une assurance santé et d’un objet connecté de fitness est proposé. En revanche, la personnalisation de l’offre repose ici sur l’obtention d’avantages commerciaux visant à améliorer la santé physique et mentale de l’assuré, plutôt que sur le montant de la prime d’assurance. Utilisant ce modèle, l’assureur sud-africain Discovery propose avec son offre Vitality un « package » qui combine une assurance santé et un objet connecté de fitness. L’assuré peut cumuler des points en réalisant des tests de santé et en marchant lorsqu’il est équipé de son traqueur d’activité. En fonction de son nombre de points Vitality, il se voit offrir des réductions commerciales de prix sur divers produits (voyages, articles de sport, produits alimentaires biologiques…).
En Afrique du Sud, cette offre est un succès et elle s’exporte à Singapour et au Canada, grâce à des partenariats locaux.
En France, un partenariat a été créé en 2017 avec l’assureur Generali qui a distribué son offre à plus de 2 000 entreprises (v. Bibliographie, Philippon 2018). Pour les particuliers, des partenariats ont été créés entre Allianz France (2016) et le distributeur américain d’objets connectés de santé iHealth et entre AXA (2014) et le distributeur français de montres connectées Withings. Toutefois, ces offres restent discrètes et peu d’acteurs français se sont lancés dans ce type d’assurance.
Trois facteurs expliquent la modestie de la performance. Le premier est le coût supplémentaire que représente l’adoption des objets connectés, puisqu’il faut à la fois acheter sa police d’assurance et l’objet connecté. Le deuxième est la frilosité des assurés à partager leurs données de santé. Enfin, le système de santé français n’est pas adapté à ces nouvelles technologies, notamment du fait que la prévention n’y est pas intégrée.
Du côté des Mutuelles santé, la MGEN a lancé en 2015 le programme Vivoptim dans les régions Bourgogne-Franche-Comté et Occitanie. Il s’agit d’un programme d’amélioration de la santé cardio-vasculaire des participants. Par l’utilisation d’une plateforme Web ou d’une application sur Smartphone, l’assuré communique ses données de santé et obtient un suivi personnalisé destiné à réduire ses risques cardiovasculaires. La MGEN met à disposition de l’assuré un objet connecté (tensiomètre ou balance), seulement s’il présente un risque cardiovasculaire élevé. Cette mise à disposition incite alors l’assuré à suivre de façon plus assidue ses données de santé et à les partager avec les professionnels de santé partenaires (infirmières, tabacologues, nutritionnistes, éducateurs sportifs et médecins), pour obtenir un meilleur suivi.
Ce programme rencontre un véritable succès. En effet, en deux ans, il a été utilisé par plus de 8 000 personnes. Pour cette raison, la MGEN a décidé en juillet 2018 d’étendre son programme à l’intégralité du territoire français. Ce succès s’explique par sa bonne intégration dans le parcours de soins : il renforce la relation entre le patient et le professionnel de santé et fournit des données qui permettent des diagnostics plus précis. Du point de vue des participants au programme, la quasi-totalité l’a trouvé bénéfique et ils ont notamment vu leur taux de cholestérol, leur tension artérielle et leur poids baisser
Formation des acteurs et sensibilisation de la population
L’IdO impacte le système de santé français. L’essor des objets connectés dans le monde médical nécessite la formation des professionnels de santé et la sensibilisation de la population. En France, les mentalités sont encore hostiles au partage de données mais la démocratisation des objets connectés ainsi que les initiatives du secteur public devraient faire naître la confiance.
La communication entre le médecin et son patient est de façon croissante « intermédiée » sous l’effet du développement de l’usage des objets communicants et des interfaces numériques. Dans cette évolution de la relation entre le patient et le médecin, les assurances et les mutuelles portent un intérêt croissant aux objets connectés de santé.
Combinés aux outils de l’intelligence artificielle, de plus en plus performants, ils donnent les moyens de proposer des services de coaching personnalisés et interactifs. Ainsi, AXA a lancé son application My Easy Santé, adressée à tous les salariés assurés en Complémentaire santé AXA par leur entreprise. Prônant la préservation de la forme et de la santé de son utilisateur, l’application effectue le calcul de « l’âge santé » de l’assuré, lui propose une sélection de programmes de coaching à tarif réduit, permet la prise de contact avec un médecin 24 heures/24 et offre la possibilité à l’utilisateur d’associer ses objets connectés à l’application pour pouvoir suivre en temps réel, l’état de sa santé et son amélioration.
Face aux nouvelles problématiques : une législation en cours de construction
Afin de protéger les citoyens et leurs données personnelles, un cadre légal est en cours de construction aux niveaux international (normes ISO
Avec les objets connectés et, par extension, l’IdO, il existe une séparation forte entre ceux qui pilotent les objets et les plateformes, et les utilisateurs. Ceux qui pilotent les objets et les plateformes sont en position de force puisqu’ils détiennent les données de tous les utilisateurs faisant usage de leurs objets. Il a donc été nécessaire de réglementer la collecte et le traitement des données, afin de protéger les utilisateurs et de limiter les initiatives commerciales liées aux données personnelles. En ce sens, la mise en place du RGPD est venue combler un vide juridique à l’échelle européenne quant à la protection du consommateur qui partage ses données personnelles. Voté en mai 2016 et appliqué en mai 2018, ce texte instaure un contrôle de l’exploitation de ces données. Il s’applique à toute entreprise qui effectue des traitements de données personnelles, ayant un établissement au sein de l’Union européenne et (ou) qui collecte (ou traite) des données à caractère personnel de résidents européens. Ce règlement impose des devoirs et des obligations aux entreprises sur la collecte et les traitements.
Concernant les objets connectés, les entreprises utilisatrices doivent suivre le principe de « sécurité par défaut » qui les oblige à faire usage d’objets qui assurent un niveau de sécurité approprié au regard du risque pour les personnes. En cas de non-respect des dispositions du RGPD, les sanctions administratives prononcées par les autorités de protection sont lourdes pour les entreprises.
Le RGPD change la relation qu’entretient l’assureur avec son assuré. Avant ce règlement, l’assuré donnait ses informations personnelles (via un questionnaire) à l’assureur alors que, maintenant, il les lui prête. Ce phénomène a mené les assureurs à s’interroger sur l’objet des données qu’ils récoltent : pourquoi les récolter ? Comment vont-ils s’en servir ? Leur sont-elles réellement utiles ? Il n’est évidemment pas simple de répondre à ces questions, quand on considère la quantité de données exploitées.
Le RGPD met également à l’honneur la notion de confiance dans la relation entre l’assureur et son assuré qui constitue même un élément de différenciation par rapport aux autres acteurs du marché.
Le Dossier Médical Partagé : une numérisation des données de santé en cours
Bien que les réticences des Français à partager leurs données soient encore nombreuses
Tout d’abord, le secteur public de la santé incite les citoyens à numériser leurs données de santé au travers du Dossier Médical Partagé (DMP). Officiellement lancé le 6 novembre 2018 par le ministère de la Santé, après plus de dix ans de chantier
Mi-Avril 2019, soit six mois après son lancement, plus de 5 millions de Français avaient créé leur DMP, ce qui représente plus de 13 % de la population adulte française
Les Français sont donc fermement invités à la numérisation de leurs données de santé et à leur partage entre les professionnels de santé. Les assureurs, de leur côté, n’ont pas l’autorisation d’accéder aux DMP. La numérisation des données de santé n’est en effet à ce jour autorisée que dans le secteur public, mais le mouvement de circulation des données de santé entre professionnels de la santé (publics ou « libéraux ») est lancé.
La démocratisation des objets connectés de santé
L’objet connecté préféré des Français est la montre connectée. En équipements connectés de santé, il est suivi par le bracelet connecté (ou traqueur d’activité). D’après l’iDATE
De plus, 43 % des Français non équipés
Le prix décroissant des objets connectés favorise ce mouvement d’équipement. En effet, le critère de prix est le frein majeur à l’achat pour 46 % des Français
La familiarité croissante des Français avec les objets connectés est un second facteur de diffusion. En 2017, 58 %
La mise en avant des objets connectés par les distributeurs dans les magasins et les sites Internet attire les consommateurs et favorise leur diffusion. En effet, on trouve maintenant des rubriques « objets connectés » sur les sites Internet des grandes marques de distribution (ex : Boulanger), ce qui est un phénomène récent. Pour illustrer l’efficacité de cette démarche marketing, on relève que 63 % des Français pensent que les distributeurs donnent envie d'acheter des objets connectés dans leur magasin ou sur leur site Internet.
Il est ainsi exact de dire qu’accroître l’accessibilité des objets connectés mène à augmenter l’acceptation de ceux-ci. Et si cette acceptation augmente, la demande en assurance avec utilisation d’objets connectés est susceptible d’aller dans le même sens. Les assureurs préparent donc leurs offres de gestion des risques santé liés à l'IdO.
Le comportement des utilisateurs d’objets connectés
L’Internet des objets permet de mesurer, d’analyser et de contrôler le monde physique. En cela, il modifie la perception du monde de ceux qui font usage des appareils connectés. Il est alors légitime de se demander si l’IdO exerce un contrôle sur le comportement de ses utilisateurs.
Dans ce domaine, on distingue trois systèmes de santé connectée :
- l’e-santé (eHealth) : il s’agit de « tout ce qui contribue à la transformation numérique du système de santé »
[15] - la m-santé (mHealth) : c’est un prolongement de l’e-santé vers les appareils mobiles connectés à un réseau. Auprès du grand public, cet accès aux services de santé se fait généralement via smartphone ou tablette. Il peut s’agir d’applications de bien-être (ex : suivi de grossesse), de guides thérapeutiques ou de plateformes de mise en relation avec des professionnels de santé ;
- la mesure de soi (Quantified self) désigne l’ensemble des pratiques qui ont pour but commun de mesurer et de comparer des variables relatives au mode de vie de l’individu.
L’IdO est au centre de l’émission d’un flux d’informations qui émane de l’utilisateur d’objets connectés. Ces informations sont émises et reçues par l’ensemble des capteurs constituant l’environnement du consommateur. Elles sont émises volontairement ou non et sont en relation avec un ensemble de systèmes d’information qui ont pour but de fournir des services à l’individu. Les services que peut proposer l’assureur sont principalement des conseils de santé (alimentation, activité sportive, culturel). Il peut aussi mettre en avant ses partenariats avec des professionnels médicaux afin de gagner la confiance de son assuré qui, de son côté, peut avoir accès facilement à des informations de santé sur Internet. L’objet principal pour l’assureur est la personnalisation de ses conseils, afin de fidéliser l’assuré.
L’IdO est également un moyen pour les assureurs de réduire l’asymétrie de l’information. En effet, avant de pouvoir accéder aux informations issues des objets connectés directement employés par leurs assurés, les assureurs étaient tributaires des informations que l’assuré voulait bien leur donner. De ce fait, la tarification était relativement peu adéquate au risque réellement couvert (souvent, à l’avantage de l’assuré). L’IdO ne met pas fin à la problématique puisque l’assuré est encore libre de choisir s’il veut partager ses données personnelles. L’utilisation d’un objet connecté dans le cadre de son contrat d’assurance n’est qu’une possibilité pour lui. Mais, si l’on considère le cas où il en ferait usage (ce qui est un cas désormais fréquent), l’assureur peut espérer tendre vers un niveau d’informations équivalent à celui que possède l’assuré. De plus, si l’assureur utilise les données collectées aux fins de tarification, le montant des primes qu’il recevra sera en meilleure adéquation avec le montant prévisible des sinistres qu’il devra payer.
Du point de vue de l’assuré, le fait qu’il accepte de partager ses données de santé avec l’assureur est en soi un frein à l’occurrence d’un sinistre. En effet, en pouvant consulter ses informations de santé quotidiennement, l’assuré adapte son comportement de sorte qu’il apparaisse en meilleure santé aux yeux de son coach virtuel. Il devient entrepreneur de son propre état de santé. Le Smartphone, qui est le principal intermédiaire entre un objet connecté et son utilisateur, devient une interface de communication de choix pour l’assureur. D’autant plus qu’en 2018, sur les 94 % de la population française possédant un téléphone mobile, 75 % utilisaient un smartphone
Vers une hypersegmentation du portefeuille : la mutualisation en danger ?
L’IdO impacte la conception même de l’assurance santé française. De plus en plus d’objets connectés de santé sont accessibles au grand public et la relation des Français à ceux-ci se modifie.
En se fondant sur ce constat, les assureurs adaptent leurs modèles tarifaires. Avec une segmentation plus fine de leurs portefeuilles, ils adaptent le montant des cotisations et ainsi, réduire leurs coûts. Mais cette démarche met en cause un principe fondamental de l’assurance : la mutualisation.
En segmentant plus finement son portefeuille, l’assureur créé des groupes de populations semblables selon les critères considérés. L’IdO rend possible une tarification du risque santé qui exclut les populations à risque. L’utilisation d’un grand nombre de données collectées par les objets connectés est structurellement démutualisante. En effet, l’état de santé des populations à risque est mis en exergue et l’assureur, dans un souci d’optimisation de ses bénéfices, peut décider de les exclure. Si ce n’est en refusant de les couvrir, à tout le moins, en relevant le niveau de primes. Le danger est que l’assureur s’éloigne alors du principe fondamental de l’assurance qu’est la mutualisation.
En créant des segments tarifaires plus fins, les primes payées par les assurés deviennent relatives au groupe auquel ils appartiennent et tendent vers des montants individualisés. Les modèles tarifaires sont alors orientés vers l’individu et non plus vers le groupe. Il devient primordial pour les assureurs de savoir comment traiter toutes les données qu’ils obtiennent sur leurs assurés : la qualité de la donnée doit être privilégiée sur sa quantité. La qualité des données permet une segmentation très fine de la population, avec des taux de primes très diversifiés et donc, des risques d’exclusion par le prix de la garantie.
De nouvelles stratégies orientées vers la prévention
L’IdO offre une opportunité pour les assureurs d’orienter leurs stratégies vers la prévention, dès lors qu’elle intéresse chacun des éléments de la chaîne de valeur de l’assurance. Mais de nouveaux acteurs (GAFA, assurtechs) émergent : en tant que concurrents et en tant que partenaires des assureurs.
La prévention fait partie intégrante du métier d’assureur et de sa responsabilité sociétale. Elle a pour but de prendre les précautions nécessaires pour réduire la probabilité de réalisation d’un sinistre. En réduisant cette probabilité, l’assureur réduit ses coûts. Il est donc pertinent pour lui de convaincre un grand nombre d’assurés d’adopter une démarche de prévention. De plus, si ses démarches préventives sont efficaces, il a de meilleures chances de fidéliser son client. En santé, il est devenu primordial de trouver comment fidéliser son assuré et d’être attractif. Le Parlement a adopté le texte de loi autorisant la résiliation du contrat de complémentaire santé à tout moment (après un an d’ancienneté), à partir du 1er décembre 2020 au plus tard
Pour ce faire, l’assureur cherche à s’associer à des professionnels de santé. Ce sont eux qui possèdent le savoir médical et, allié au savoir que possède l’assureur sur les risques et leur couverture, ils peuvent véhiculer des messages avec plus d’impact. Pour les objets connectés, l’assureur a également besoin de réaliser des partenariats avec leurs fabricants qui en ont l’expertise.
Le produit Vivoptim proposé par la MGEN depuis 2015 rencontre un réel succès car la Mutuelle a su rendre effective sa démarche préventive. Elle s’est alliée à des professionnels de santé locaux qui offrent un suivi personnalisé aux assurés qui ont adopté les objets connectés proposés (tensiomètre, balance). En échange de leurs données, ils reçoivent des conseils personnalisés et ont une vision de leur progression au travers de l’application proposée. Les assurés sont satisfaits de l’offre, car ils observent une réelle amélioration de leur état de santé. Dans cet exemple, la Mutuelle occupe une position d’intermédiaire entre l’assuré et les professionnels de santé. Il est probable que d’autres acteurs imitent cette démarche dans un proche avenir.
Les conséquences de l’Internet des objets sur le système de santé français
Avec l’IdO apparaissent des solutions aux problématiques actuelles du système de santé français : déserts médicaux, surconsommation médicale et encombrement des urgences hospitalières. En revanche, il amène à questionner les fondements du système actuel de santé.
L’Internet des objets s’adresse à l’ensemble des dépenses de santé. Ces dépenses ont, jusqu’à aujourd’hui, toujours été régulées par le secteur public. Avec les objets connectés, la voie s’ouvre aux acteurs du secteur privé qui entrent en confrontation avec le contrôle de l’Etat. Avec le DMP, l’Etat a la possibilité de récupérer l’ensemble des données de santé des Français mais en interdit l’accès aux assureurs et aux mutuelles. Pour reprendre l’exemple de la MGEN avec le produit Vivoptim, la Mutuelle est à l’origine d’un véritable système de soins prometteur. En ce sens, l’IdO permet une concurrence entre le système de santé traditionnel et les acteurs du privé.
Avec les objets connectés, les Français modifient leur utilisation des services des médecins. Ces objets constituent en effet un moyen de lutter contre la surconsommation médicale. Par suite, ils tendent à réduire les dépenses de santé. Associés à la téléconsultation médicale, ils ouvrent une voie de solution pour l’encombrement des urgences. En généralisant la téléconsultation, les urgences peuvent se libérer des patients qui n’exigent pas de soins importants et urgents. Au-delà, la téléconsultation promet d’être utile (voire un jour indispensable) dans l’accompagnement des personnes âgées. L’IdO permet ainsi une réorientation des systèmes de santé vers les « vraies » maladies (chroniques, graves, urgences) et la gériatrie.
Enfin, l'IdO permet au système de solidarité nationale de se recentrer sur deux périodes de vie : la natalité (suivi de la grossesse et les maladies infantiles) et l’extrême vieillesse. Le vieillissement de la population coûte cher aux citoyens, du fait du principe de solidarité nationale. Financée par la CSG et l’impôt sur le revenu, elle repose sur une redistribution des richesses où chaque citoyen contribue en fonction de ses moyens. Avec la hausse du nombre de personnes âgées qui nécessitent des dépenses de santé élevées, la population française, au titre de la solidarité nationale, devrait être de plus en plus sollicitée financièrement.
L’IdO apporte des solutions partielles car il permet d’accompagner les Français dans leurs différentes périodes de vie. La téléconsultation permettrait de suivre à distance les personnes âgées vivant à leur domicile. Les montres connectées permettent de suivre les actifs (entre 25 et 60 ans) au quotidien et de prévenir leurs risques de santé. Les objets connectés offrent également la possibilité d’assurer un meilleur suivi de la femme enceinte, de son bébé et des personnes atteintes de maladies chroniques. En revanche, la question des données soulève un problème : si le patient peut vendre ses données à l’assureur et bénéficier d’une réduction de prime, on entre en contradiction avec le principe de solidarité nationale de la Sécurité sociale.
Selon Patrick Thourot, président du cabinet de conseil en actuariat Forsides, « l’Internet des objets constitue un des leviers d’une évolution majeure du système de santé ». Il est loin d’être un sujet neutre et soulève des questions touchant aux fondements du système français de santé actuel. Il présente des avantages majeurs pour la réduction des dépenses de santé et la concentration de celles-ci là où elles sont le plus nécessaires. Avec les données collectées, il permettrait de réaliser des statistiques nationales beaucoup plus précises qu’actuellement sur l’état de santé des Français. Il anticipe une modification des frontières dans le secteur de la santé et pousse à un partenariat entre les acteurs du public et du privé. Il a également un impact potentiel sur le monde pharmaceutique puisqu’il permet de cibler et de doser les besoins en médicaments grâce à une meilleure analyse des pathologies. Néanmoins, les objets connectés seuls ne permettent pas une amélioration de la santé publique. Ils constituent un outil permettant son suivi et donnent des moyens supplémentaires aux acteurs de la santé pour mieux cibler leurs soins et compétences. Dans cet écosystème naissant, les assureurs ont un rôle à jouer en prenant position de façon pérenne, afin de gagner la confiance des Français. La téléconsultation médicale est peut-être une voie d’entrée prometteuse dans cette nouvelle ère.