Le vieillissement de la population va avoir de plus en plus de conséquences sur l’organisation de nos sociétés occidentales, bouleversant les principes de solidarité intergénérationnelle qui prévalent depuis plusieurs décennies. Car le coût de la dépendance – 35 000 euros par an et par personne dépendante et plus de 25 milliards d’euros pour la collectivité – est bel et bien une menace pour le budget des familles comme pour les finances publiques. La création d’un « cinquième risque » – l’idée d’une « cinquième branche » de la Sécurité Sociale semble a priori exclue, compte tenu de l’état des finances publiques – passera très vraisemblablement par un accroissement du rôle joué par les assureurs, puisque la solidarité nationale ne pourra pas tout prendre en charge. Mais pour qu’un véritable marché de l’assurance dépendance émerge en France, encore faut-il que les règles du jeu soient claires. L’enjeu est donc de décrire, d'une part, les conditions dans lesquelles l’assurance dépendance pourrait devenir un produit universel et, d'autre part, le modèle économique sous-jacent.
I. Un défi social, un enjeu majeur de financement
Des besoins croissants de couverture
En 2008, l’espérance de vie était de 78 ans pour les hommes et de 84 ans pour les femmes : nous gagnons un trimestre d’espérance de vie par an. Il y aura une personne âgée (plus de 65 ans) pour deux actifs en 2050, contre 1 pour 4 en 2004. En France, les plus de 75 ans vont doubler en nombre d’ici à 2050 et passer de 8 à 15,7 % de la population.
Ce vieillissement s’accompagne d’une augmentation de 40 à 50 % du nombre de personnes âgées dépendantes d’ici à 2050, soit une progression du nombre de dépendants de 1 % par an, sachant que l’âge d’entrée en dépendance tend à reculer, tandis que l’espérance de vie en dépendance est stable – de l’ordre de 4 ans. Il y avait 1 150 000 personnes dépendantes de plus de 60 ans en 2008, si l’on considère comme dépendants les bénéficiaires de l’Allocation personnalisée d’autonomie (APA).
La prévalence (probabilité d’être dépendant) croît avec l’âge, mais le risque est également correlé à la génération en cause (les générations successives de baby boomers de 1945 à 1973), au sexe (les femmes étant plus sujettes que les hommes à la dépendance), à l’âge de fin d’étude et au nombre d’enfants (à partir de 4 enfants pour une femme, le risque de dépendance augmente).
La maladie d’Alzheimer (et celles apparentées) est la principale cause de dépendance lourde : 40 à 50 % des entrées en dépendance proviennent des maladies neurodégénératives, et le nombre de cas est estimé à 865 000.
Cela étant, nous ne finissons pas tous dépendants : la tendance de fond est malgré tout à la « compression de la morbidité » – les gens devraient normalement vivre plus longtemps et en meilleure santé –, même si la diminution de morbidité n’est pas linéaire.
En outre, la dépendance demeure un risque, et non une période de fin de vie inéluctable pour tous. L’étude empirique démontre que ce risque n’est pas stabilisé : selon François-Xavier Albouy, « il régresse aux États-Unis, Danemark, Finlande, Pays-Bas, Italie. Il est stable en Australie et Canada. Il augmente au Japon, en Belgique et en Suède. Et les données disponibles ne permettent pas de trancher pour la France et le Royaume-Uni ». Le risque est aussi fortement corrélé à l’état de santé en fin de vie active.
La prise en charge, un enjeu majeur de financement
La dépendance représente, en Allemagne, en France et au Royaume-Uni aux alentours de 1 % du PIB et les projections de l’OCDE à l’horizon 2050 montrent que les dépenses vont croître de façon très significative vers 3 %, voire 4 % du PIB. La dynamique de ces coûts est due au fait que la dépendance repose sur ce que l’on qualifie désormais de « services à la personne », secteur où il n’est pas possible de faire des gains de productivité.
En France, le coût pour les finances publiques, l’APA et quelques dépenses sociales, représente un peu plus de 5 milliards d’euros, soit 0,25 % du PIB en 2008. Mais de nombreuses dépenses publiques liées à la dépendance sont inscrites dans le budget de la Sécurité Sociale. La mission du Sénat en 2008 chiffre la dépense à 19 milliards d’euros, soit 1 % du PIB. En outre, les ménages acquittent des « restes à charge » et autres tickets modérateurs pour 8,3 milliards d’euros (0,5 % du PIB). Enfin, l’aide informelle représente un élément crucial, mais difficile à quantifier, de la prise en charge. Diverses études estiment que la prise en compte de l’aide informelle reviendrait à doubler le coût de la dépendance.
Des ressources publiques limitées
Face à ces dépenses et à leur dynamisme, l’APA est une ressource publique, dont les mécanismes sont perfectibles (voir Encadré 1). Pour 2009, le budget de l’APA prévoit une enveloppe de 5,1 milliards d’euros : 30,5 % étant financée par le
Selon la
Au total, et considérant les aides sociales et les aides au revenu pour les ménages les plus modestes, ainsi que, à l’autre bout du spectre, les avantages fiscaux pour les personnes aisées, qui touchent aussi l’APA, les classes moyennes sont les grandes perdantes du système. Et, globalement la prise en charge publique représente entre le tiers et la moitié du coût moyen de la dépendance, ce qui montre les limites de l’APA.
De plus, les difficultés financières à court terme sont prévisibles. La Cour des Comptes souligne l’insuffisance des moyens apportés par la journée de solidarité de 2004 (1 milliard d’euros) et les projections d’AXA montrent que les dépenses annuelles d’APA devraient augmenter de 3,8 % par an sur les trente prochaines années.
Accessoirement, le dispositif d’aide repose sur une architecture complexe, caractérisée par une juxtaposition d’intervenants et une superposition d’aides : aides sociales à l’hébergement en établissement, aides au logement, avantages fiscaux, sans compter l’assurance maladie qui prend en charge les dépenses de soins aux personnes en établissement ou à domicile (soit 12,9 milliards d’euros). Quant aux assureurs, ils sont encore quantité négligeable dans cet ensemble.
Le « cinquième risque », une réforme attendue et nécessaire
L’objectif fixé en janvier 2009 par le ministre du Travail et de la Solidarité est de « permettre le maintien à domicile des personnes qui le souhaitent, et surtout diminuer le reste à charge pour les classes moyennes, éternelles oubliées de la solidarité ».
Les études portent d’abord sur le remplacement de tous les dispositifs auxquels peuvent prétendre les personnes âgées dépendantes par une nouvelle aide unique, dégressive en fonction des revenus. Une autre piste est celle d’une APA recentrée sur les plus démunis. Il est également envisageable que les critères d’entrée en dépendance soient revus, de façon à traiter la situation de 45 % des bénéficiaires, aujourd’hui classés en GIR4.
Quoi qu’il en soit, et dès avant la crise, la réforme de la dépendance devra être effectuée à budget égal. La solidarité nationale devra donc être complétée par d’autres moyens de financement, dès lors que la crise actuelle réduit les marges de manœuvre budgétaire et qu’il faut trouver des solutions pérennes.
La mission d’information du Sénat (rapport Marini-Vasselle, rendu public en juillet 2008) permet de dresser le canevas d’une architecture possible du « cinquième risque ». Les principales dispositions sont les suivantes :
- améliorer l’outil d’évaluation de la dépendance ;
- redéfinir le champ de la solidarité en prenant en compte le patrimoine des personnes dépendantes (créer un mécanisme de gage sur le patrimoine) ;
- instituer un financement mixte de la dépendance (incitation à la souscription de produits d’épargne et de prévoyance en matière de dépendance) ;
- instaurer des partenariats publics-privés ;
- inciter à l’assurance (déductibilité fiscale) ;
- élargir le public assuré.
Ces questions montrent bien que derrière le débat sur le « cinquième risque » se cachent les réflexions en cours sur la refonte de la protection sociale « à la française ».
II. La dépendance : un risque assurable
Un risque assurable… à condition de bien le définir
La modélisation requiert de considérer trois lois :
- la loi d’incidence, c'est-à-dire la probabilité de passer, en fonction de l’âge, de l’état valide à l’état de dépendance ;
- la loi de mortalité des valides, c'est-à-dire l’espérance de vie des non dépendants ;
- la loi de maintien en dépendance.
Pour les assureurs, la définition de la dépendance est la pierre angulaire du système. La grille AGGIR, mise en place pour fixer les barèmes uniques pour la France de l’APA, est jugée insuffisante pour déterminer le fait générateur, à savoir l’entrée en dépendance : les assureurs complètent ou remplacent la grille AGGIR avec leurs propres référentiels, comme les actes élémentaires de la vie quotidienne (AVQ), notion « simple à comprendre, mais difficile à appliquer », selon l'expression de Partner Re.
Quel type de couverture offre l’assurance ? La première approche « à la française » est qualifiée de forfaitaire : une rente viagère, dont le montant est défini lors de la souscription, est versée en cas d’entrée en dépendance. La seconde, « à l’américaine », est indemnitaire. Elle revient à couvrir des frais de soins et à se placer dans une logique de remboursement, et donc à assurer la dérive des coûts.
Bruno Latourette (Scor) pointe trois conditions nécessaires pour bâtir un produit d’assurance dépendance : la définition de la dépendance doit être objectivable, les garanties doivent être maîtrisables par l’assureur (rente forfaitaire), une clause de révision des tarifs doit être prévue pour faire face à des chocs futurs.
Ce risque est donc assurable à condition que les effectifs en portefeuille soient significatifs (mutualisation de plusieurs dizaines de milliers d’assurés).
La France, pionnière en matière d’assurance dépendance
Le marché existe depuis 25 ans, et avec 3 millions de personnes assurées – 5 millions en 2010, la MGEN ayant inclus dans son offre santé une couverture dépendance obligatoire –, la France est le deuxième marché d’assurance dépendance dans le monde, après les États-Unis. 5 % de la population totale est équipée, pour 500 millions d’euros de primes. C’est beaucoup moins que la complémentaire santé et près de la moitié des contrats d’assurance obsèques.
Il existe deux types de contrats dépendance :
- les contrats de prévoyance, pour lesquels la dépendance est la garantie principale (90 % des assurés) ;
- les contrats d’assurance vie, avec une couverture dépendance qui est complémentaire de la garantie décès ou de l’épargne retraite.
Le marché est atomisé car bon nombre d’assureurs distribuent un produit dépendance, et concentré car un petit nombre d’actions représentent l’essentiel des parts de marché. Le risque est très largement réassuré en
Le marché en individuel est concentré sur quatre opérateurs (Groupama, CNP, Prima-AG2R et Predica) qui représentent fin 2008, 75 % du nombre des têtes assurées et de la collecte. En collectif, la CNP totalise 92 % des personnes protégées et 80 % de la collecte de cotisations. En 2008, les bancassureurs ont dépassé les assureurs dans la collecte et assurent les deux tiers des personnes couvertes.
L’année 2008 marque un tournant dans l’histoire des contrats dépendance, puisque les prestations ont progressé cinq fois plus vite que les cotisations. La FFSA explique le phénomène par l’entrée en dépendance des personnes ayant souscrit la première génération de contrats, au milieu des années 1980.
Des produits simples pour un risque complexe
Le marché est majoritairement composé de contrats de prévoyance forfaitaire, donnant droit à un montant de rente viagère déterminé à l’avance. Il s’agit en général de produits dits « à fonds perdus » : les primes sont acquises à l’assureur si l’assuré ne devient pas dépendant. Le contrat fixe la rente mensuelle et prévoit (ou non) la couverture de la dépendance partielle. La prime est calculée en fonction de l’âge de l’assuré à la souscription.
Les contrats ont évolué au fil du temps, de telle sorte que ceux de deuxième génération reposent sur une offre assortie de prestations de services. Les assureurs, mutuelles et institutions de prévoyance sont aujourd’hui engagés dans les services à la personne : il reste à inventer la fusion intelligente entre forfaitaire et indemnitaire.
Enfin, l’épargne-dépendance, qui vise une clientèle plus aisée, offre une protection immédiate en cas de perte d’autonomie : l’épargne est alors convertie en rente ; mais l’épargne non utilisée est transmise aux bénéficiaires lors du décès, ce qui permet de dépasser la dimension « fonds perdus » des contrats de dépendance classiques. Ces contrats requièrent un apport en capital conséquent, éventuellement complété de versements ultérieurs. Cette approche a deux inconvénients : le montant de la rente n’est pas toujours fixé à l’avance, et la fiscalité est pénalisante car la rente est en partie imposable.
Les limites des produits d’assurance expliquent que la souscription peine à décoller
Le rapport prix/garantie n’est pas suffisant. Les rentes versées laissent un « reste à charge » important pour les assurés, même après versement de l’APA. Or, pour une rente mensuelle de 600 euros, les cotisations mensuelles sont de 40 à 50 euros pour une personne âgée de 60 ans. L’
L’âge de souscription reste élevé. Il a longtemps tourné autour de 62 ans et a tendance à baisser légèrement, sans toutefois mettre en danger l’équilibre technique des produits. Cette souscription tardive fait que le niveau de rente susceptible d’être servi n’est en général pas suffisant pour assumer le coût de la dépendance, même après aide publique. Allonger la durée de cotisation, déjà perçue comme longue par les assurés, et accentuer l’effet « tunnel » du produit est un objectif ambitieux et complexe.
Or, les assureurs peinent, même dans la situation actuelle, à garder les assurés sur les 15 à 20 années que le contrat est censé durer, ce qui se traduit par un taux de rachat et d’annulation particulièrement élevé. La dimension « fonds perdus » de l’assurance dépendance est considérée comme rédhibitoire après quelques années de cotisations. En 2008, les sorties représentaient 42 % des nouvelles têtes assurées, et paradoxalement, la rentabilité du marché provient de ces rachats et annulations dont les conditions sont très peu favorables aux assurés.
Les contrats sont peu normés, avec des définitions différentes de la dépendance et un manque certain de lisibilité. Certains, comme les sénateurs Marini et Vasselle, considèrent qu’un grand ménage est nécessaire, avec le respect d’un cahier des charges comme pour les contrats dits responsables ou complémentaire-santé. L’APREF propose l’idée d’un contrat standard dans le cadre d’un partenariat public-privé. Il faudrait ainsi prévoir que le tarif soit garanti, que l’assureur soit contraint de procéder à l’indexation des garanties et prestations, et que la « valeur de réduction », en cas d’interruption des prestations, soit systématiquement prévue. Ainsi, les contrats d’assurance dépendance pourraient-ils être labellisés.
L’assurance collective, dans le cadre de l’entreprise paraît un bon vecteur de développement de l’assurance dépendance, mais elle se heurte aujourd’hui au problème de la pérennité des droits après la rupture du contrat de travail et l’heure est à un renforcement des obligations de l’entreprise (et de son assureur) vis-à-vis des sorties du groupe. Mais, pour l’entreprise, couvrir la dépendance dans une logique viagère risque de devenir synonyme de passifs sociaux potentiellement conséquents. Tout le monde semble d’accord sur l’objectif : permettre une continuité de cotisation pendant et au-delà du parcours professionnel. Les solutions techniques sont en cours de définition, notamment à l’
III. Généraliser l’assurance dépendance : quelques pistes
Pourquoi la demande est si faible ? ou «
Quatre types d’applications possibles de cette énigme sont communément évoqués :
La myopie ou le déni de risque par les individus. La dépendance se situait en 2007 au troisième rang des préoccupations des Français, devant la préparation financière à la retraite. Un sondage Opinion Way, commandé en 2008 par la FFSA, montrait que 83 % des Français craignaient de ne plus être autonomes un jour. Mais de la crainte aux remèdes, il y a un pas que les Français peinent à franchir. L’assurance est bannie, parce que son utilité n’est pas franchement établie et que les contrats d’assurance dépendance n’ont pas la cote. Le développement du marché suppose une réelle pédagogie sur le risque, sur ses conséquences financières et sur la nécessité de compléter le filet de sécurité de l’État par des initiatives personnelles. L’APREF suggère de fournir une information détaillée à certaines occasions précises de la vie en utilisant divers vecteurs : l’employeur, l’assureur, la caisse de retraite ou le banquier.
L’inadéquation du produit à la cible. L’étude empirique menée en 2008 par Christophe Courbage et Nolwenn Roudaut révèle que les déterminants de la demande ne sont pas forcément ceux que l’on croit : « la demande d’assurance dépendance est avant tout motivée par un souci d’altruisme ». Elle croît avec la probabilité de laisser un héritage, mais décroît avec la richesse ; elle est souscrite pour protéger sa famille ; elle est perçue comme un moyen d’alléger la charge des aidants en cas de dépendance : la surcharge pondérale et l’alcool sont ainsi des facteurs de risque qui influent positivement sur la demande (antisélection) ; l’âge enfin est négativement corrélé à la demande d’assurance-dépendance. Ce sont surtout les revenus moyens qui s’assurent. Il est donc à craindre que la population la plus risquée socialement et économiquement, et donc qui a le plus besoin de garantie, soit celle qui est la moins protégée contre les risques long-terme, dont la dépendance.
Une vision étroite de la cible. En fait, l’assurance dépendance est positionnée comme un complément ou un substitut à l’APA. Il en résulte une vision assez étroite de la cible. La FFSA évoque 8 à 10 millions d’individus, à rapprocher de 13 millions de retraités. Le taux d’équipement actuel n’est donc pas de 5 % de la population totale à 23 % des retraités. Certains considèrent même que le marché de l’assurance dépendance individuelle « à fonds perdus » est saturé. En réalité, comme le dit la mission du Sénat, l’assurance dépendance ne saurait se réserver à un seul type de réponse destinée à une cible unique. Derrière le « cinquième risque », l’enjeu commercial sera précisément d’élargir la cible, voire d’identifier des cibles qui n’en étaient pas et de les satisfaire intelligemment. Une meilleure segmentation des actifs et des retraités en fonction de leurs besoins, de leur revenu, de leur patrimoine et de leur style de vie, permettrait de ratisser plus large.
Le contexte institutionnel est peu favorable. Il est caractérisé par la prééminence du public et la tradition d’aide sociale, ainsi que par la multiplicité des acteurs. L’assurance dépendance « à fonds perdus » est réputée chère, et peu incitée sur le plan fiscal. La perspective d’éventuelles incitations fiscales est donc importante pour stimuler le marché. Plusieurs pistes sont envisageables :
- aides à l’acquisition de contrats de dépendance ;
- déduction fiscale des cotisations ;
- exonération fiscale de la rente ;
- autorisation du transfert d’une partie des encours de l’assurance vie vers des contrats dépendance sans perte de l’antériorité fiscale ;
- conditionner le régime favorable à l’assurance vie à l’intégration d’une option dépendance dans le contrat ;
- renforcer la rente en cas de dépendance sur les contrats d’épargne retraite comme le PERP.
Les choix relatifs au périmètre d’exercice de la solidarité nationale (« tout le monde un peu » ou « les plus vieux, les plus modestes et les plus malades ») et à la nature des incitations fiscales seront déterminants. Ils induiront une hiérarchisation des solutions de couverture entre public et privé, individuelles et collectives, épargne et prévoyance.
Dès lors, faut-il rendre l’assurance dépendance obligatoire ? Le risque dépendance est propice à l’antisélection. Ne s’assurent que ceux qui pensent avoir une probabilité élevée de basculer un jour dans la dépendance, et les aidants tendent à réduire leur aide informelle lorsqu’ils savent que la personne en perte d’autonomie est assurée. Il faut donc augmenter leur mutualisation, qui est aujourd’hui insuffisante, tant sur le plan collectif qu’au niveau de chaque portefeuille. D’où l’idée avancée par Jean-Pierre Menanteau (Aviva), Martin Vial (Europe Assistance) et la Mutualité Française de rendre l’assurance dépendance obligatoire. Jérôme Kullman, professeur de droit, propose de vendre la dépendance systématiquement en inclusion dans certains contrats assurance vie ou MRH.
Le « cinquième risque » : catalyseur du marché ?
Nous avons entrepris un exercice de simulation de ce que pourrait apporter la loi sur le « cinquième risque » à l’organisation et au fonctionnement de la couverture « dépendance ». Cet exercice montre l’apport moyen de la réforme, qui est de créer un « écosystème » plus propice au développement de l’assurance-dépendance, au profit de l’ensemble des parties prenantes (voir Encadré 3).
Le système sera plus sécurisé pour l’assuré (définition de la dépendance, barème). Le marché sera plus concurrentiel en apportant une solution aux sorties anticipées. Cela signifie plus de contraintes pour les assureurs car le partenariat public-privé risque de mettre un terme aux rentes de monopole dont certains bénéficient. En revanche, les assureurs bénéficieront d’une confiance renforcée des assurés réduiront leurs réticences sur la dimension « fonds perdus », l’engagement de longue période, la sortie en rente, etc.
Il appartiendra aux assureurs de maximiser les opportunités marketing liées au partenariat public-privé sans contraintes : assurance dépendance présentée comme outil de protection de la famille, de la gestion de patrimoine, émergence de contrats standard à tarif abordable, conseil sur le mix prévoyance-épargne : rôle joué par l’entreprise ou la branche d’activité pour assurer une mutualisation satisfaisante.
Les assureurs et le « bien vieillir »
Certains s’intéressent désormais aux « aidants », qui seraient 4 à 5 millions en France, dont 3,7 millions d’aidants familiaux, selon les chiffres d'AXA. D’où la création par AXA d’un contrat collectif d’entreprise conjuguant la couverture du salarié en dépendance précoce (rente) et celle de ses parents (capital) en cas de dépendance.
L’approche du « bien vieillir » est en train d’évoluer, dépassant le risque de dépendance ciblé sur les retraités, avec un produit à fonds perdu et une rente comme seule prestation. Dans ce cas, l’offre ne sera jugée attractive par le client que si elle intègre un contenu immédiat, adapté à la période de vie où se trouve la personne. La prévention jouera un rôle déterminant pour les assurés comme pour les assureurs : ces derniers cherchent à se placer comme accompagnant et pas uniquement comme payeur (Groupe Prévoir). La prévention et son corollaire, le dépistage, sont devenus des enjeux stratégiques pour les assureurs.
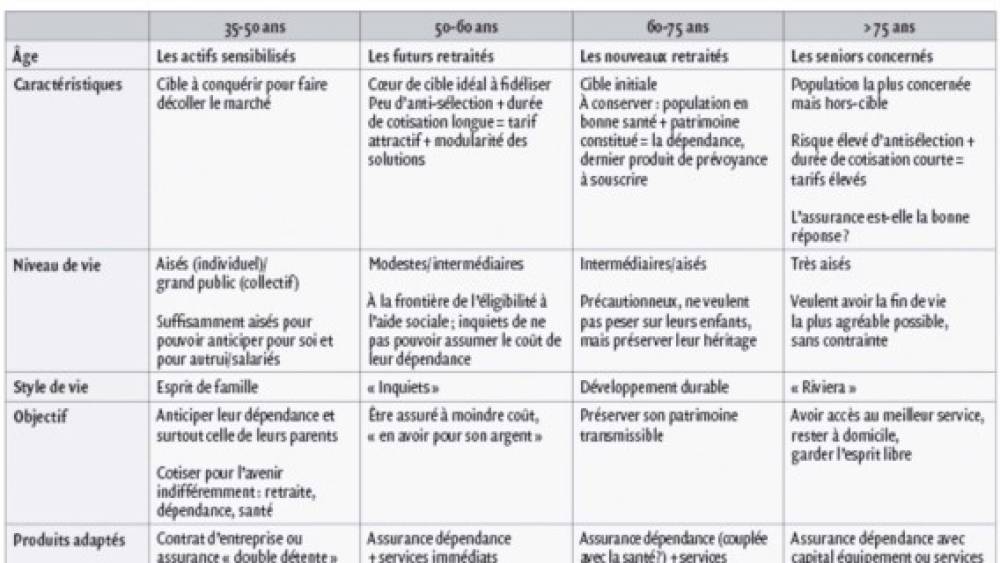
L’enjeu est désormais une adaptation des produits à la tranche d’âge où se situe le client-souscripteur (si l’on souhaite rajeunir l’âge de souscription) et la catégorie socioprofessionnelle (pour éliminer l’antisélection). Dans ce cadre, il faut trouver la bonne articulation entre dispositifs individuels et collectifs et le bon dosage entre capitalisation et répartition. L’encadré 4 donne une représentation schématique de cette future segmentation possible de l’attitude du client. Il faudra à cet égard aider le client à trouver le bon dosage entre épargne (individuelle) et prévoyance (répartition et mutualisation). Guillaume Sarkozy (Malakoff Mederic) évoque l’alimentation tout au long de la vie professionnelle, d’un compte-épargne dépendance. D’autres estiment que la dépendance pourrait être une garantie annexe d’un produit d’épargne ou de retraite déjà disponible. Coupler assurance vie et dépendance permet ainsi de penser à piocher dans le rendement annuel du contrat pour payer la prime dépendance : cela limite les risques d’antisélection et d’aléa moral et diminue la sélection à l’entrée. La CNP poursuit dans cette voie. Certains veulent coupler dépendance et retraite en utilisant le PERP et son enveloppe fiscale (10 % du salarié/8 fois le PASS), à condition toutefois d’améliorer la fiscalité de la rente.
D’autres, enfin, souhaiteraient adopter le système américain des variable annuities (unités de compte assorties d’une garantie de revenus ou de capital) connues sous les sigles :
Dépendance et Services : l’autre définition du « cinquième risque »
Nombre de spécialistes (parmi lesquels François-Xavier Albouy et Martin Vial) soulignent qu’il est beaucoup plus compliqué d’organiser les soins que de les solvabiliser. Les opérateurs de services à la personne semblent en quête du ou des modèles économiques pertinents. Or, les assureurs ont bien compris que l’enjeu commercial de la dépendance porterait à l’avenir sur les services susceptibles d’être offerts à l’assuré pendant toute la vie du produit. D’autant plus qu’il n’est pas impossible, avec le cinquième risque, qu’un bouquet minimum de services doive être intégré dans les contrats. Le choix offert entre rente et service par certains produits, conduit à faire que les personnes dépendantes (ou leur entourage ?) choisissent la rente.
Au niveau de la collectivité, force est de reconnaître que les besoins de services liés à la perte d’autonomie sont gigantesques. Toutefois, les choses sont cloisonnées. Les maisons de retraites accueillent des personnes de plus en plus âgées et dépendantes, qui y restent en moyenne deux ans et demi. Elles souffrent donc d’une sanitarisation croissante, qui fait de ces lieux de vie de véritables établissements de soins. Les passerelles entre établissement et domicile sont inexistantes. Or, il importe de constituer une véritable filière spécialisée dans le maintien à domicile : les rémunérations des aidants professionnels sont trop faibles et le coût de la prise en charge d’une personne dépendante 24 heures sur 24 est insupportable pour celui qui doit l’assurer. Certains, comme Martin Vial, considèrent que le salut viendra des nouvelles technologies, qui sont aujourd’hui peu distribuées (350 000 personnes seulement sont sous télésurveillance).
Enfin, dans les services à la personne, la valeur ajoutée ne se trouve pas chez le distributeur, ni chez le prestataire, mais chez le coordinateur des moyens de services. Certains assureurs imaginent de se positionner en tant que care managers en mettant en place des « plates-formes » de coordination (Crédit Agricole, Malakoff Mederic), ou en s’appuyant sur des assisteurs. Il s’agit toujours de contractualiser sur le long terme avec les prestataires, de façon à jouer le rôle de centrale d’achat de services. Mais peut-on être à la fois actionnaire (d’un réseau de soins ou d’établissements), offreur et acheteur de soins ? La dépendance souligne à quel point les frontières entre assurance, assistance et services à la personne se déplacent, voire disparaissent.